講演情報
[27-O-D003-05]認知症利用者の集団リハによるBPSDの変化BPSD25Qを用いて
大阪府 ○加藤 俊輔1 (1.介護老人保健施設つくも, 2.リハビリテーション科)
【はじめに】
当施設の認知症専門棟では、以前から個別リハビリテーションに加えて、集団リハビリテーション(以下、集団リハ)を実施していた。集団リハをすることで、帰宅願望や徘徊などの行動・心理症状が減少し、効果があるように感じていたが、客観的には分析を行えていなかった。効果判定をするために2023年からBPSD25Qを用い、介護士、看護師、リハビリスタッフ、施設ケアマネジャーらと多職種で話し合い、定期的に評価を行うこととした。客観的な効果を分析するために、先行研究1),2)より集団リハの有無以外に行動・心理症状に対して影響を及ぼしうる項目として、認知症治療薬・睡眠障害改善薬の有無、入所期間を挙げ、分析を行った。
【対象者の選定】
対象者は2023年4月1日から3月31日の期間に、3か月以上入所していた利用者33名とした。性別は男性9名、女性24名であった。年齢は85.94歳±5.84、介護度は3.64±1.07であった。認知症高齢者の日常生活自立度はIIIaが25名、IIIbが2名、IVが6名、改訂長谷川式簡易知能評価スケールスケール(HDS-R)が5.58±4.47であった。アルツハイマー型認知症が14名、前頭側頭葉型認知症が1名 、脳血管性認知症が1名、その他の認知症が1名、詳細不明の認知症が16名であった。倫理的配慮について、発表の対象者とその家族へ研究の目的や個人情報の取扱いについて説明し、書面にて同意を得て、当施設倫理委員会の承認を得た。
【分析方法】
対象者の入所時と退所時のBPSD25Qを測定し、BPSD25Qの重症度の入退時の変化を目的変数として重回帰分析を行い、説明変数には、集団リハの有無、認知症治療薬・睡眠障害改善薬の有無、入所期間を選択した。統計分析には、JSTAT for windowsを使用した。集団リハは、集団での整理体操や歌コーラス、園芸療法、創作活動を5名~10名程度のグループを作り、日曜日以外は毎日いずれかを、1日1~2回を実施した。
【結果】
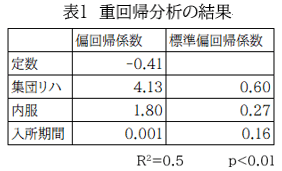
入所時のBPSD25Qの重症度の平均は7.76±5.46、退所時のBPSD25Qの重症度の平均は5.27±3.76であった。集団リハの参加利用者は10名であり、積極的な参加のみられなかった利用者や拒否された利用者は除外した。認知症治療薬または睡眠障害改善薬を内服している利用者が22名、平均入所期間は304.1日間であった。BPSD25Qの重症度の入退時の変化を目的変数として、重回帰分析により解析した結果を表1に示した。定数-0.41、偏回帰係数はそれぞれ集団リハの有無が4.13、認知症治療薬または睡眠障害改善薬の内服の有無が1.80、入所期間が0.001であった。標準偏回帰係数はそれぞれ集団リハの有無が0.60、認知症治療薬または睡眠障害改善薬の内服の有無が0.27、入所期間が0.16という結果であった(p<0.01、R2=0.5)。BPSD25Qの入退所時の変化には、集団リハが最も影響を与えており、入所期間は最も影響が小さかった。
【考察】
認知症高齢者に対する集団介入の有効性には様々な報告がある。和久ら3)は、老健入所中の認知症高齢者30人に対して、集団での園芸活動による介入を40~60分、週1回、8週間行った結果、BPSD改善に効果があることを示している。また、三野ら4)は, 認知症の入院患者40 人を小集団活動群と大集団活動群に分け、小集団活動群には小集団活動、大集団活動群には大集団活動を実施した結果、小集団活動のほうがBPSDが改善したと報告している。
当施設の集団リハも、大人数ではなく比較的小集団で実施したこと、毎日実施していたことで規則性のある生活が送れ、スタッフや利用者同士でなじみの関係が構築され、BPSDの改善に寄与したと考えられる。内服薬の影響について、先行研究1)同様に、認知症利用者の行動・心理症状の変化には、認知症治療薬や睡眠障害改善薬の内服有無が影響していた。
入所期間の影響について、先行研究2)より、「課題が増加傾向を示す」場合や「課題が減少傾向を示す」、「課題増加し、時間経過とともに落ち着く傾向を示す」場合があり、BPSDの変化は一様ではないと考えられた。既に他の施設に入所していた利用者や居宅から初めて入所される利用者が、新しい場所や集団に馴染みができるまでの時間のかかり具合は、利用者それぞれであり、入所期間も関係はあるものの、その影響は小さくなったと考えられる。
【まとめ】 以上のように介護老人保健施設で勤務している理学療法士や作業療法士が個別的なリハビリテーションだけではなく、集団での介入を実施することは、認知症利用者のBPSDの改善または進行防止に繋がる可能性が示唆された。
【参考文献】
1)鈴木みずえ, 施設入所中の認知症高齢者の生活支障 (トラブル) に影響を及ぼす諸要因の検討~認知機能, ADL, BPSD, 内服薬等に関する重回帰分析~. 日本早期認知症学会誌, 第13巻 第1号:36-41(2020).
2)小木曽加奈子, Moore機能的認知症評価尺度による認知症高齢者のBPSDの変化―認知症の症状に関する機能評価尺度を用いて―. 岐阜医療科学大学紀要, 5号:9-19(2011)
3)和久美恵, 認知症高齢者の周辺症状軽減とQOL向上における作業療法の効果. 日本認知症ケア学会誌, 第11巻第3号:648-664(2012)
4)三野一成, 認知症治療病棟での小集団活動が患者の認知症の行動・心理症状 (BPSD) に与える効果. 日本認知症ケア学会誌, 第16 巻 第2 号:518-527(2017)
当施設の認知症専門棟では、以前から個別リハビリテーションに加えて、集団リハビリテーション(以下、集団リハ)を実施していた。集団リハをすることで、帰宅願望や徘徊などの行動・心理症状が減少し、効果があるように感じていたが、客観的には分析を行えていなかった。効果判定をするために2023年からBPSD25Qを用い、介護士、看護師、リハビリスタッフ、施設ケアマネジャーらと多職種で話し合い、定期的に評価を行うこととした。客観的な効果を分析するために、先行研究1),2)より集団リハの有無以外に行動・心理症状に対して影響を及ぼしうる項目として、認知症治療薬・睡眠障害改善薬の有無、入所期間を挙げ、分析を行った。
【対象者の選定】
対象者は2023年4月1日から3月31日の期間に、3か月以上入所していた利用者33名とした。性別は男性9名、女性24名であった。年齢は85.94歳±5.84、介護度は3.64±1.07であった。認知症高齢者の日常生活自立度はIIIaが25名、IIIbが2名、IVが6名、改訂長谷川式簡易知能評価スケールスケール(HDS-R)が5.58±4.47であった。アルツハイマー型認知症が14名、前頭側頭葉型認知症が1名 、脳血管性認知症が1名、その他の認知症が1名、詳細不明の認知症が16名であった。倫理的配慮について、発表の対象者とその家族へ研究の目的や個人情報の取扱いについて説明し、書面にて同意を得て、当施設倫理委員会の承認を得た。
【分析方法】
対象者の入所時と退所時のBPSD25Qを測定し、BPSD25Qの重症度の入退時の変化を目的変数として重回帰分析を行い、説明変数には、集団リハの有無、認知症治療薬・睡眠障害改善薬の有無、入所期間を選択した。統計分析には、JSTAT for windowsを使用した。集団リハは、集団での整理体操や歌コーラス、園芸療法、創作活動を5名~10名程度のグループを作り、日曜日以外は毎日いずれかを、1日1~2回を実施した。
【結果】
入所時のBPSD25Qの重症度の平均は7.76±5.46、退所時のBPSD25Qの重症度の平均は5.27±3.76であった。集団リハの参加利用者は10名であり、積極的な参加のみられなかった利用者や拒否された利用者は除外した。認知症治療薬または睡眠障害改善薬を内服している利用者が22名、平均入所期間は304.1日間であった。BPSD25Qの重症度の入退時の変化を目的変数として、重回帰分析により解析した結果を表1に示した。定数-0.41、偏回帰係数はそれぞれ集団リハの有無が4.13、認知症治療薬または睡眠障害改善薬の内服の有無が1.80、入所期間が0.001であった。標準偏回帰係数はそれぞれ集団リハの有無が0.60、認知症治療薬または睡眠障害改善薬の内服の有無が0.27、入所期間が0.16という結果であった(p<0.01、R2=0.5)。BPSD25Qの入退所時の変化には、集団リハが最も影響を与えており、入所期間は最も影響が小さかった。
【考察】
認知症高齢者に対する集団介入の有効性には様々な報告がある。和久ら3)は、老健入所中の認知症高齢者30人に対して、集団での園芸活動による介入を40~60分、週1回、8週間行った結果、BPSD改善に効果があることを示している。また、三野ら4)は, 認知症の入院患者40 人を小集団活動群と大集団活動群に分け、小集団活動群には小集団活動、大集団活動群には大集団活動を実施した結果、小集団活動のほうがBPSDが改善したと報告している。
当施設の集団リハも、大人数ではなく比較的小集団で実施したこと、毎日実施していたことで規則性のある生活が送れ、スタッフや利用者同士でなじみの関係が構築され、BPSDの改善に寄与したと考えられる。内服薬の影響について、先行研究1)同様に、認知症利用者の行動・心理症状の変化には、認知症治療薬や睡眠障害改善薬の内服有無が影響していた。
入所期間の影響について、先行研究2)より、「課題が増加傾向を示す」場合や「課題が減少傾向を示す」、「課題増加し、時間経過とともに落ち着く傾向を示す」場合があり、BPSDの変化は一様ではないと考えられた。既に他の施設に入所していた利用者や居宅から初めて入所される利用者が、新しい場所や集団に馴染みができるまでの時間のかかり具合は、利用者それぞれであり、入所期間も関係はあるものの、その影響は小さくなったと考えられる。
【まとめ】 以上のように介護老人保健施設で勤務している理学療法士や作業療法士が個別的なリハビリテーションだけではなく、集団での介入を実施することは、認知症利用者のBPSDの改善または進行防止に繋がる可能性が示唆された。
【参考文献】
1)鈴木みずえ, 施設入所中の認知症高齢者の生活支障 (トラブル) に影響を及ぼす諸要因の検討~認知機能, ADL, BPSD, 内服薬等に関する重回帰分析~. 日本早期認知症学会誌, 第13巻 第1号:36-41(2020).
2)小木曽加奈子, Moore機能的認知症評価尺度による認知症高齢者のBPSDの変化―認知症の症状に関する機能評価尺度を用いて―. 岐阜医療科学大学紀要, 5号:9-19(2011)
3)和久美恵, 認知症高齢者の周辺症状軽減とQOL向上における作業療法の効果. 日本認知症ケア学会誌, 第11巻第3号:648-664(2012)
4)三野一成, 認知症治療病棟での小集団活動が患者の認知症の行動・心理症状 (BPSD) に与える効果. 日本認知症ケア学会誌, 第16 巻 第2 号:518-527(2017)